Wichtig für das gynäkologische Praxisteam: Jetzt den HPV-Impfstatus bei Patient:innen über 18 Jahren checken
Wichtig für das gynäkologische Praxisteam: Jetzt den HPV-Impfstatus bei Patient:innen über 18 Jahren checken
Das Risiko sich mit HPV zu infizieren, besteht ein Leben lang. Auch nach dem Erreichen der Volljährigkeit ist eine HPV-Impfung möglich und kann für zuvor ungeimpfte Frauen noch wichtig und sinnvoll sein.

Ein Blick in den Impfausweis von Patient:innen lohnt sich. In gynäkologischen Praxen ist es sinnvoll den HPV-Impfstatus von Mädchen und über 18-jährigen Frauen routinemäßig bei jedem Erstkontakt zu überprüfen und entsprechende Impfempfehlungen abzugeben.
Gute Gründe kurz und knapp: Warum der Blick in den Impfpass so wichtig ist und viele weitere wichtige Informationen dazu haben wir für Sie hier zusammengefasst.
HPV-Impfung zur Vorbeugung bestimmter HPV-bedingter Erkrankungen
In Deutschland erkranken jährlich etwa 6.250 Frauen an HPV-bedingten Karzinomen.1 Der häufigste HPV-induzierte Tumor ist das Zervixkarzinom, an dem in Deutschland 2019 rund 1.600 Betroffene starben.1,2 Laut einer Studie aus dem Jahr 2017 zur Krankheitslast durch Krebs, präkanzeröse Läsionen und Genitalwarzen, die auf bestimmte HPV-Typen zurückzuführen sind, waren HPV-Infektionen bei Frauen in Europa für einen nennenswerten Anteil bestimmter Krebserkrankungen u. a. an Vulva, Vagina, Anus und nicht zuletzt Genitalwarzen verantwortlich (Abb. 1).3
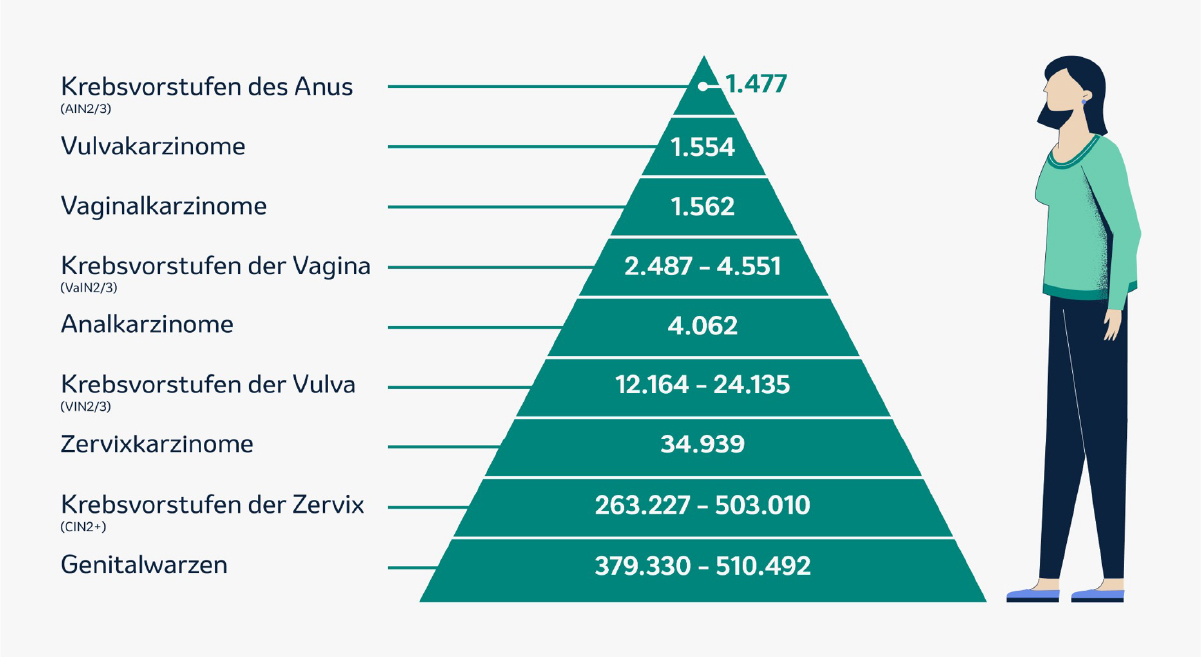
Abbildung 1: Auszug aus den geschätzten jährlichen Neuerkrankungen an HPV-assoziierten Neoplasien bei Frauen in Europa. Schätzung der Inzidenzen, auf der Datenbank der IARC (International Agency for Research on Cancer), den Eurostat Population Data sowie weiterer Literatur (mod. von MSD nach Hartwig S et al. 2017)#.3
HPV-Impfung für Erwachsene: Auch nach dem 18. Lebensjahr noch sinnvoll und wichtig
Die wichtigste Präventionsmaßnahme, um bestimmten HPV-assoziierten Erkrankungen vorbeugen zu können, ist die HPV-Impfung.4 Zur Reduktion der Krankheitslast durch bestimmte HPV-assoziierte Tumoren empfiehlt die STIKO eine frühzeitige Impfung im Alter von 9-14 Jahren. Versäumte Impfungen sollen bis zum Tag vor dem 18. Geburtstag nachgeholt werden. Aber auch nach dem 18. Geburtstag können ungeimpfte Erwachsene noch von einer HPV-Impfung profitieren.5,6
Eine bevölkerungsbasierte Erhebung aus den Jahren 2010/2011 zeigte, dass in Deutschland 35 % der Frauen im Alter von 20-25 Jahren mit einem Hochrisiko-HPV-Typ infiziert sind (Abb. 2).4 Wie die STIKO bestätigt, können junge Erwachsene auch nach dem Erreichen des 18. Lebensjahrs noch von einer Impfung profitieren – auch wenn sie bereits infiziert sind.8 Bei Infektionen mit Hochrisiko-HPV-Typen handelt es sich zumeist um transiente Infektionen, die nach 1-2 Jahren nicht mehr nachweisbar sind.1 Ist es zu einer persistierenden Infektion mit HPV-Typen gekommen, die in der Impfung enthalten sind, kann ein Schutz gegen diese durch die Impfung nicht mehr erreicht werden.1 Aber die Impfung kann trotzdem noch einen Schutz vor den anderen in der Impfung enthaltenen HPV-Typen bieten, mit denen man nicht infiziert ist.7
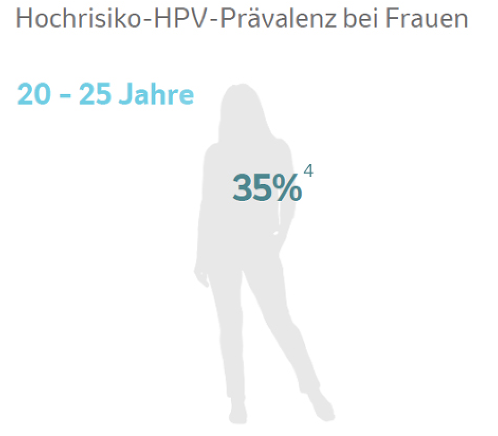
Abbildung 2: Altersspezifische Hochrisiko-HPV-Prävalenz bei Frauen in Deutschland auf Basis einer bevölkerungsbasierten Erhebung von 2010/2011. (mod. von MSD nach dem RKI-Ratgeber – Humane Papillomviren 2022)4
HPV: Lebenslanges Infektionsrisiko
Eine HPV-Infektion kann während des gesamten Lebens erfolgen.8 Die Ergebnisse einer weltweiten Metaansalyse zeigten, dass die Anzahl der Krankheitsfälle im Bereich des Anus und der Genitalien aufgrund von HPV-Infektionen bei Frauen zwar ihren Höhepunkt im Alter von unter 25 Jahren erreichte, jedoch auch danach ein Ansteckungsrisiko bestand (Abb. 3).8
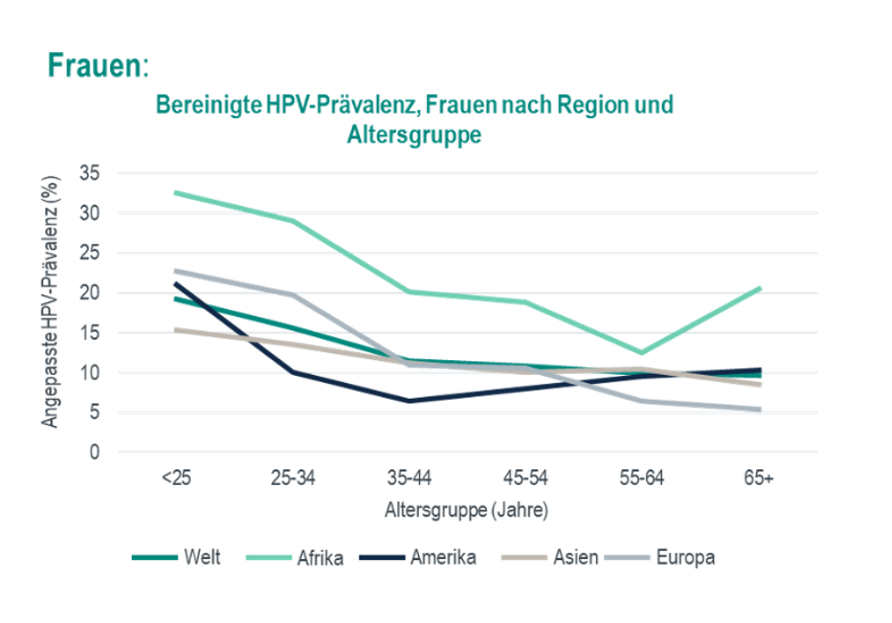
Abbildung 3: Anzahl der Krankheitsfälle aufgrund einer HPV-Infektion (Prävalenz) bei Frauen (mod. von MSD nach Bruni L et al.) 8
Immunantwort nach natürlicher HPV-Infektion
In einer Analyse wurden die Daten von 3.730 Frauen im Alter von 24-45 aus 7 Ländern (darunter auch Deutschland) hinsichtlich der Anzahl der Krankheitsfälle und Häufigkeit genitaler HPV-Infektionen untersucht. Die Daten zeigten, dass eine natürliche HPV-Infektion nicht in jedem Fall zu einem positiven Antikörpernachweis führte: Demnach entwickelten 50 – 70 % der betroffenen Frauen zwischen 24 und 45 Jahren Antikörper gegen den jeweiligen HPV-Typen (Typ 6, 11, 16 und 18).9
Positive Auswirkung der HPV-Impfung auch bei Frauen über 18
Die Ergebnisse einer schwedischen Studie konnten den Effekt der HPV-Impfung auf das Risiko eines späteren invasiven Zervixkarzinoms unter Alltagsbedingungen zeigen.10 Die Studie untersuchte mittels Registerdaten den Zusammenhang zwischen HPV-Impfung und dem Folgerisiko für invasive Zervixkarzinome über einen Zeitraum von 11 Jahren. Die Mädchen und Frauen waren zwischen 10 und 30 Jahren alt und wurden auf Zervixkarzinome bis zu ihrem 31. Geburtstag untersucht. Von 1.672.983 in der Studie eingeschlossenen Mädchen und Frauen erhielten 527.871 mindestens eine HPV-Impfdosis, davon 438.939 vor ihrem 17. Lebensjahr. Die Frauen wurden zwischen 2006 und 2017 nachverfolgt.10
Bei den Geimpften wurde im Beobachtungszeitraum ein reduziertes Risiko an Gebärmutterhalskrebs zu erkranken, beobachtet. Besonders stark war dieser Effekt, bei denen, die bereits vor dem Alter von 17 Jahren geimpft wurden. Bei ihnen sank das Risiko, an Gebärmutterhalskrebs zu erkranken, um 88 %. Aber auch bei den Frauen, die im Alter von 20-30 die Impfung erhielten, konnte eine Risikoreduktion um 62 % beobachtet werden.10
Die Kostenerstattung oft auch bei Erwachsenen möglich
Krankenkassen sind aufgrund der aktuellen STIKO Empfehlungen nur verpflichtet die HPV-Impfung für Jugendliche im Alter von 9-14, bzw. Nachholimpfungen bis zum 18. Geburtstag zu übernehmen.6,11 Für Kinder und Jugendliche im Alter von 9 bis 17 Jahren wird die HPV-Impfung von den gesetzlichen und in der Regel auch von den privaten Krankenversicherungen übernommen. Viele Krankenversicherungen haben ihre Leistungen darüber hinaus ausgeweitet und übernehmen die Impfkosten auch für junge Frauen und Männer über 18 Jahren.
Benötigen Sie noch weitere Informationen zur Abrechnung der HPV-Impfung bei jungen Erwachsenen? In diesem Beitrag haben wir für Sie Tipps zur Abrechnung der HPV-Impfung zusammengestellt.
Für Patient:innen haben wir als Unterstützung auf entschiedengegenkrebs.de/Kostenerstattung Informationen zusammengestellt, welche gesetzliche Krankenkasse die Kosten der HPV-Impfung bei über 18-jährigen Patient:innen erstatten.
Gute Gründe für ein gynäkologisches Praxisteam, den HPV-Impfstatus der Patient:innen zu prüfen
- Eine HPV-Infektion kann während des gesamten Lebens erfolgen.8
- Auch dann, wenn eine Frau bereits mit HPV infiziert ist, kann eine HPV-Impfung noch sinnvoll sein.7
- Studienergebnisse konnten zeigen, dass Frauen, die im Alter von 17 bis 30 Jahren gegen HPV geimpft wurden, ein erniedrigtes Zervixkarzinom-Risiko aufwiesen im Vergleich zu Ungeimpften.10
- Viele gesetzliche Krankenkassen und auch private Krankenversicherungen (auf Nachfrage) übernehmen die Kosten der HPV-Impfung auch für Erwachsene.
Nutzen Sie das nächste Gespräch mit Patient:innen, um sich nach deren Impfstatus zu erkundigen und auf die HPV-Impfung hinzuweisen.
Noch mehr Informationen zur HPV-Impfung über 18 finden Sie in diesem Beitrag.
Anmerkungen
#Europa = 31 Länder, für die die EMA (European Medicines Agency) zuständig ist, sowie die Schweiz. Die angegebenen Zahlen basieren auf einem Bericht zur Schätzung der jährlichen HPV-assoziierten Neuerkrankungen in Europa für das Jahr 2015. Die Schätzung basiert auf der Cancer Incidence in Five Continents (CI5) Volume X Datenbank der Jahre 2003 – 2007 der IARC (International Agency for Research on Cancer) sowie den Eurostat Population Data für 2015. Für die Schätzung der Inzidenz der Krebsvorstufen wurden Publikationen der Jahre 2004 – 2006 und 2009 – 2011 genutzt. Zur Schätzung der Inzidenz im Jahr 2015 wurden aktuelle Bevölkerungszahlen der genannten europäischen Länder herangezogen. Angegeben sind jeweils die in der Publikation geschätzte mittlere Anzahl an neuen HPV-assoziierten Karzinomen sowie der geschätzten Range der Anzahl an neuen HPV-assoziierten Krebsvorstufen und Genitalwarzen. Hier sind die Zahlen für Krebsarten und Krebsvorstufen angegeben, die durch alle HPV-Typen verursacht werden können.
Abkürzungen:
AIN2/3: anale intraepitheliale Neoplasie Grad 2 und 3
CIN2+: zervikale intraepitheliale Neoplasie Grad 2 und höher
HPV: Humane Papillomviren
KV: Kassenärztliche Vereinigung
STIKO: Ständige Impfkommission
VIN2/3: vulväre intraepitheliale Neoplasie Grad 2 und 3
VaIN2/3: vaginale intraepitheliale Neoplasie Grad 2 und 3
Quellen
- RKI. RKI-Ratgeber Humane Papillomviren [abgerufen am 17.05.2024]. Verfügbar unter: https://www.rki.de/DE/Aktuelles/Publikationen/RKI-Ratgeber/Ratgeber/Ratgeber_HPV.html
- Zentrum für Krebsregisterdaten. Gebärmutterhalskrebs (Zervixkarzinom) [abgerufen am 03.05.2024]. Verfügbar unter: https://www.krebsdaten.de/Krebs/DE/Content/Krebsarten/Gebaermutterhalskrebs/gebaermutterhalskrebs_node.html.
- Hartwig S et al. Estimation of the overall burden of cancers, precancerous lesions, and genital warts attributable to 9-valent HPV vaccine types in women and men in Europe. Infect Agent Cancer 2017; 12:19.
- Robert Koch-Institut (RKI). RKI-Ratgeber Humane Papillomviren: Stand: Dezember 2022. Epid Bull 2022; 48: 13-15.
- Fachinformation GARDASIL® 9.
- Robert Koch-Institut (RKI). Ständige Impfkommission: Empfehlungen der Ständigen Impfkommission (STIKO) beim Robert Koch-Institut 2024: Epid Bull 2024;4:1- 72.
- Robert Koch-Institut. Antworten auf häufig gestellte Fragen (FAQ) zu Erreger und Impfung [abgerufen am 17.05.24]. Verfügbar unter: https://www.rki.de/SharedDocs/FAQs/DE/Impfen/HPV/FAQ-Liste_HPV_Impfen.html.
- Bruni L et al. Cervical human papillomavirus prevalence in 5 continents: meta-analysis of 1 million women with normal cytological findings. J Infect Dis 2010; 202(12):1789–99.
- Velicer C et al. Prevalence and incidence of HPV genital infection in women. Sex Transm Dis 2009; 36(11):696–703.
- Lei J et al. HPV Vaccination and the Risk of Invasive Cervical Cancer. N Engl J Med 2020; 383(14):1340–8.
- Gemeinsamer Bundesausschuss (GBA). Richtlinie über Schutzimpfungen (Stand März 2024). Verfügbar unter: https://www.g-ba.de/richtlinien/60/.
DE-NON-05789 07/24
